Pustestans om natten – en folkesykdom uten kur
Hver femte nordmann lider av folkesykdommen obstruktiv søvnapne; pustestopp under søvn. Kirurgi er en av behandlingsformene, men resultatene er svært uforutsigbare. Så, hva skiller vellykket og mislykket behandling? Vår forskning med matematiske strømningsmodeller kan hjelpe legene til å finne svar.
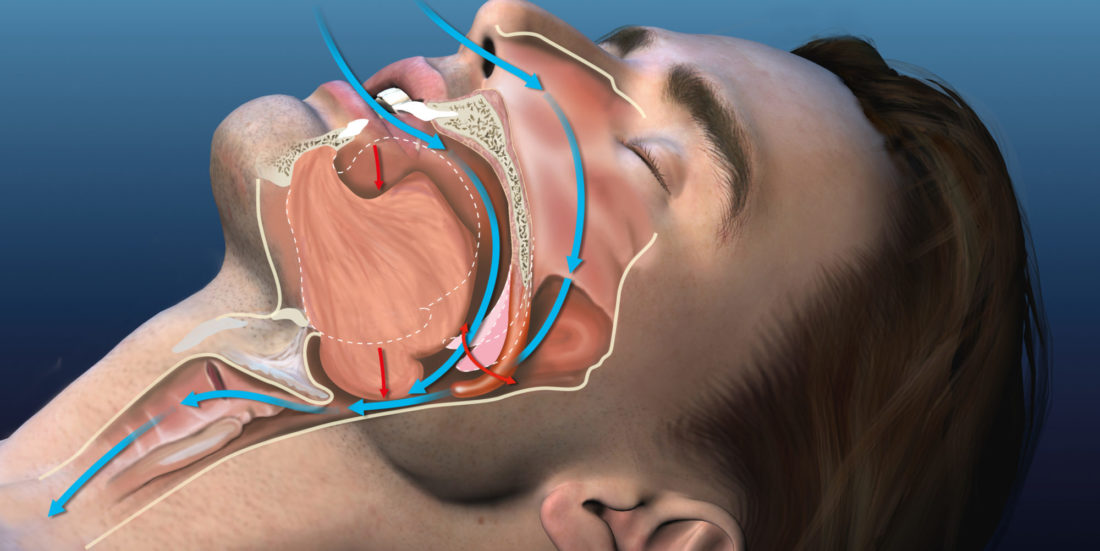
Søvnapne oppstår ved at de myke delene av de øvre luftveiene vibrerer så mye at luftveien klapper sammen når man sover. Obstruktiv søvnapne (OSA), rammer opptil 20 prosent av befolkningen. Lidelsen er kjennetegnet ved kraftig snorking, hyppige pustestopp, gisping etter pusten og gjentatte oppvåkninger.
OSA medfører bl.a. redusert søvnkvalitet og oksygenopptak og er en viktig årsak til redusert livskvalitet, hjerte/kar-sykdommer, diabetes og økt dødelighet i dagens samfunn.
Det finnes en rekke ulike terapiformer for OSA, men det finnes ingen tilgjengelige metoder for å forutsi resultatet av dem. Maskebehandling om natten har effekt hos mange, men denne avtar gjerne over tid og mange finner behandlingen ubehagelig. Kirurgi kan avlaste plagene hos noen, mens andre har ingen effekt – noen blir til og med verre. Det er bred enighet i det medisinske fagmiljøet om at dagens diagnostisering og behandling av OSA-pasienter må forbedres med tanke på å oppnå mer forutsigbare resultater og økt sannsynlighet for valg av vellykket behandlingsmåte.
Vi i SINTEF tror at en nøkkel kan være tverrfaglig tilnærming der medisinere og fysikere samarbeider om å etablere matematiske modeller for luftstrømmen i de øvre luftveiene.
- I prosjektet Modeling of Obstructive Sleep Apnea by Fluid-Structure Interaction in the Upper Airways er det nettopp dette vi forsker på.
Virtuell kirurgi på digital tvilling
Prosjektteamets visjon er å utvikle et designverktøy som kan benyttes i planleggingen av medisinsk behandling. I framtiden ser vi for oss at pasient-spesifikke matematiske modeller kan brukes for å finne ut hvilken behandling som sannsynligvis er den beste for den enkelte pasienten.
Da kan legens skjønn og erfaring suppleres med objektive anbefalinger. Videre kan legen utføre virtuell kirurgi på en digital tvilling av pasienten for å anslå hvordan et spesifikt kirurgisk inngrep, eller annen type terapi, vil kunne forbedre pasientens søvnapne. Eksempler på dette kan være betydningen av liggestilling, effekten av implantater i ganen, effekten av nesekirurgi eller en kombinasjon av flere behandlingstiltak.
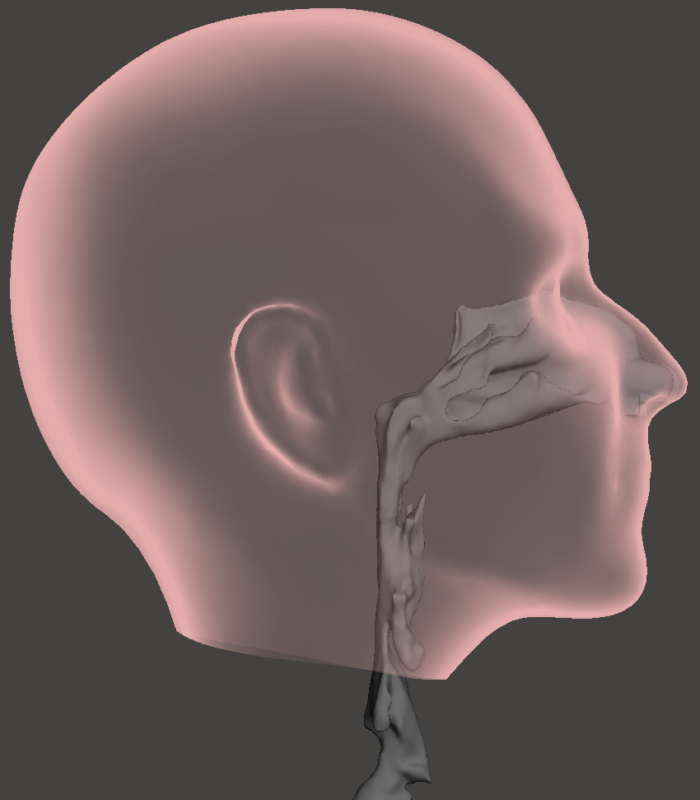
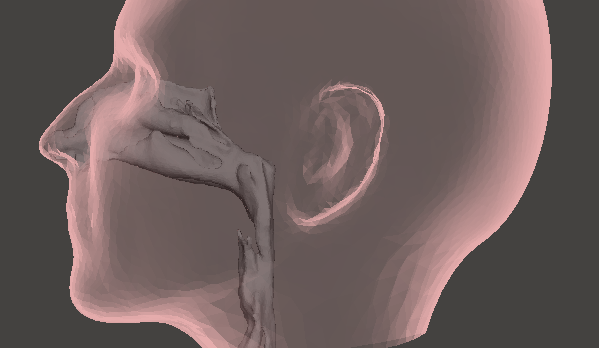
Illustrasjon av anatomisk plassering av den øvre luftveien (munnhulen er utelatt). Illustrasjon: Sverre Gullikstad Johnsen
En slik arbeidsform vil gi klinikeren bedre beslutningsgrunnlag og dermed øke sannsynligheten for best mulig resultat. Dette vil medføre kostnads- og ressursbesparelser i helsevesenet og ikke minst føre til betydelig redusert risiko og ulempe for pasientene. Det vil dessuten muliggjøre økt pasientdeltakelse i viktige beslutninger om pasientens helse.
De kompliserte luftveiene våre og betydningen av matematiske modeller
For å kunne forutsi resultatet av behandling, er nøkkelen en grundig forståelse av de fysiske mekanismene som forårsaker OSA. Det vil si at vi trenger bedret forståelse av luftstrømmen i de øvre luftveiene og hvilke egenskaper ved luftveien som er årsak til problemet.
Det er kompliserte, koblede fenomener som forekommer. For det første har luftveien en svært kompleks utforming, og det er vanskelig å forutsi hvordan luftstrømmen vil respondere på små endringer.
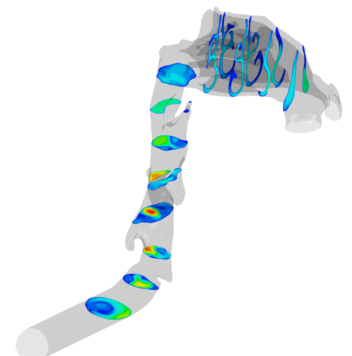
Kontur-plot av strømningshastigheten i noen tverrsnitt av den den øvre luftveien under innånding gjennom nesa (rød farge tilsvarer høy strømningshastighet, blå tilsvarer lav).
For det andre består luftveien av partier med mykt vev (f.eks. drøvelen, tunga og svelget) som gjør at luftveiens utforming ikke er konstant – den vil avhenge av om pasienten sitter, ligger på magen eller ryggen, er våken eller sover, er ung eller gammel samt vevets sammensetning og volum.
For det tredje vil luftstrømmen og de myke partiene i luftveien påvirke hverandre gjensidig – direkte gjennom fluid-strukturinteraksjon og indirekte gjennom nevrologisk/muskulær aktivitet når kroppen merker at den får for lite oksygen. Og til sist – det er ikke nødvendigvis samsvar mellom det som måles på klinikken og det pasienten selv beskriver.
Fakta:
Inntil 20 prosent av den voksne befolkningen og 5 prosent av barn rammes av obstruktiv søvnapne, som skyldes kollaps av luftveien og påfølgende pustestopp under søvn. Effekten er forstyrret søvn og forringet søvnkvalitet. De som er hardt rammet har flere titalls pustestopp i timen.
Forskning tyder på at sykdommen kan knyttes til livstruende tilstander som f.eks. hjerte/kar-lidelser, insulinresistens, diabetes og metabolsk syndrom. Videre kan lærevansker og svekket kognitiv utvikling hos barn knyttes til sykdommen.
Sykdommen kan også medføre søvnighet og svekket oppmerksomhet. En konsekvens av dette er nye regler fra 2016 som setter begrensninger i godkjenning av førerkort for søvnapnepasienter.
Det er beregnet at de økonomiske følgene av ubehandlet søvnapne kan beløpe seg til ca. 1 prosent av BNP i den Vestlige verden. I USA tilsvarer dette 150 mrd. dollar i året.
Prosjektet Modeling of Obstructive Sleep Apnea by Fluid-Structure Interaction in the Upper Airways er finansiert av Norges Forskningsråd (FRINATEK) og NTNU [2]. Prosjektet har fokusert på å utvikle matematiske modeller for hvordan luftstrømmen og mykt vev i de øvre luftveiene påvirker hverandre. Disse har blitt brukt til å analysere enkeltpasienter for å øke forståelsen av hva som skiller vellykket og mislykket søvnapne-behandling.
For å øke innsikten i noen av disse aspektene, spiller matematiske modeller en viktig rolle. De kan avsløre årsaker og virkninger som er umulig å observere direkte. Noen eksempler er i beregningene av hvordan en varierende luftstrøm vil påvirke de myke veggene i svelget, eller hvordan stivheten og elastisiteten til det myke vevet i luftveien er avgjørende for hvor og hvordan vibrasjoner eller luftveikollaps oppstår, og i fortolkningen av hvordan en endret luftstrøm vil kunne gi pasienten en subjektiv, kvalitativ følelse av mer eller mindre nesetetthet, for å nevne noen. Det er f.eks. knyttet store forventninger til å kunne forklare hvorfor det, for enkelte pasienter, er nok med et lite kirurgisk inngrep fremst i nesa, for å kurere OSA, mens andre praktisk talt er uhelbredelige.
Hvordan kan det ha seg at luftstrømmen bak ganen blir så påvirket av en bitte liten endring i fremst i nesa hos noen, men ikke andre? Matematiske modeller kan også erstatte “forsøkskaniner” når nye hypoteser skal testes. F.eks., hva om vi snur plastimplantatene i ganen 90 grader?
Fra oljebransjen til operasjonsstua
For å svare på disse og beslektede spørsmål, må forskningen berøre tre tradisjonelt adskilte vitenskapelige fagområder:
1) Medisinske undersøkelser/tolkning og behandling av pasienter
2) Faststoffdynamikk; og
3) Fluiddynamikk
Arbeidet starter typisk med en nøyaktig, matematisk beskrivelse av pasientens øvre luftveier – et slags kart. Medisinsk avbildning (f.eks. CT-røntgen, MR eller ultralyd) kan benyttes til å “se” pasientens luftveier. Basert på slikt bildemateriale kan tredimensjonale datamodeller av luftveiene gjenskapes.
Disse kan videre benyttes til å beregne hvordan luftstrømmen arter seg når pasienten puster, hvor store krefter som må til for å forårsake en apne eller hvordan mykt vev vibrerer når man puster. For å få full tillit til beregningsresultatene fra de matematiske modellene er det avgjørende at de sammenliknes med målte kliniske data, men hvordan kan man egentlig måle slikt?
Arbeidsformen baserer seg på erfaring og metodikk bygget opp over flere tiår innen “harde” bransjer som f.eks. luft/romfart, bilindustri og olje/gass. Det er en trend i tiden at slike ingeniørmessige tilnærmingsmåter anvendes for å bedre forståelsen av medisinske problemstillinger. Denne utviklingen skyldes til dels ingeniørfagenes modenhet, utviklingen innen datateknologi/regnekraft og økende bevissthet rundt hvilke muligheter dette kan åpne, innen det medisinske fagmiljøet. I en tid med svak oljebransje, ser vi i Norge stor vilje og evne til teknologioverføring fra olje/gassindustri til medisin. Ikke bare innen luftveisterapi, men også innen andre medisinske retninger (f.eks. hjerte/kar og kreft).
Et flerfaglig ekspertteam er i gang
Dette prosjektet er gjennomført i samarbeid mellom eksperter innen medisin fra St. Olavs hospital, universitetssykehuset i Trondheim og det medisinske fakultet på NTNU samt eksperter innen ulike ingeniørfag ved fakultet for ingeniørvitenskap på NTNU og i SINTEF Industri. Det er i grenseflatene mellom disse fagområdene at de store utfordringene ligger. For å sikre god kvalitet i det tverrfaglige arbeidet, er det viktig med tett samarbeid mellom de ulike fagområdene.
Dette er gjerne en utfordring da de ulike fagekspertene snakker ulike “språk”. At dette prosjektet lyktes med dette, tydeliggjøres gjennom flere tverrfaglige, vitenskapelige publikasjoner og forskningsresultater. En viktig ingrediens i samarbeidet har vært de jevnlige, flerfaglige arbeidsmøtene der forskningsresultater og faglige spørsmål har blitt presentert og diskutert. Her har vi litt etter litt lært å kjenne hverandres sjargong og arbeidsmåter, og vi ser nå for oss flere samarbeidsprosjekter i framtiden.
Samtidig jobber vi med å utvide vårt nettverk både nasjonalt og internasjonalt. For å videreføre arbeidet, blir det sendt inn søknader om forskningsmidler både til Norges Forskningsråd, EU og andre finansieringskilder. Vi ser det som viktig å fortsette dette arbeidet for å kunne utløse det betydelige potensialet som ligger i pasientspesifikk behandling.
Vi er nesten i mål
Gjennom dette prosjektet har vi tatt store skritt i retning av målet. Vi har benyttet pasient-spesifikke, matematiske strømnings- og vevsmodeller til å studere
- hvilken effekt kirurgi i nesehulen har på luftstrømmen i de øvre luftveiene;
- hvilken effekt anatomi og kirurgi i ganen har på forutsetningene for luftveikollaps.
- Prosjektet har dessuten kartlagt den statistiske effekten av nesekirurgi på OSA pasienter – denne var større enn tidligere trodd.
Konkrete resultater fra prosjektet inkluderer:
- Utdanning av 11 masterstudenter.
- Utdanning av 3 doktorander (1 i medisin, 2 i teknologi).
- Statistisk kartlegging av effekten av nesekirurgi på OSA.
- Metodikk for å lage tredimensjonale datamodeller av luftveien, basert på medisinsk avbildning (f.eks. CT-røntgen eller MR).
- Nye matematiske verktøy for å beregne hvordan luftstrømmen og mykt vev påvirker hverandre.
- Synliggjøring av behovet for bedre, mer høyoppløselig medisinsk avbildning.
- Ny kunnskap om hvordan anatomien av ganen/drøvelen kan påvirke OSA.
- Nyskapende syn på ganeimplantater for avstiving av gane/drøvel.
Prosjektet sitter i dag på et unikt datamateriale, som kan benyttes til videre studier av sammenhengene mellom anatomi, behandling og OSA.
Mer informasjon om prosjektet og oversikt over våre publikasjoner finnes på prosjektteamets web-side [1].
Videre arbeid
Forut for full klinisk nytteverdi ligger ytterligere betydelig vitenskapelig nybrottsarbeid innen grunnleggende forståelse av nøyaktig hva som forårsaker søvnapne og f.eks. automatisering av innlesing, behandling og tolkning av data. Dette skal vi ta fatt på i neste prosjekt, Virtual Surgery in the Upper Airways – New Solutions to Obstructive Sleep Apnea Treatment (VIRTUOSA) [3] som er innvilget av Norges Forskningsråd (FRINATEK) og har oppstart i 2020.
Prosjektteamet har blant annet bestått av:
Prosjektleder Prof. Bernhard Müller (NTNU), professor Ståle Nordgård (St. Olavs hospital, universitetssykehuset i Trondheim og NTNU), professor Bjørn Helge Skallerud (NTNU), Mads Henrik Strand Moxness (Aleris og NTNU),H ongliang Liu (NTNU), Mohammadtaghi Ehsan Kahlili (NTNU) og Sverre Gullikstad Johnsen (SINTEF), samt en lang rekke M.Sc.- og B.sc.-studenter og gode kolleger på NTNU, St. Olavs hospital Universitetssykehuset i Trondheim, Aleris og SINTEF.
Referanser:
1. Forskningsteamets web-side
2. OSASMOD/NFR
3. VIRTUOSA /NFR